病院・診療科について子どもに多い川崎病
川崎病はどんな病気?
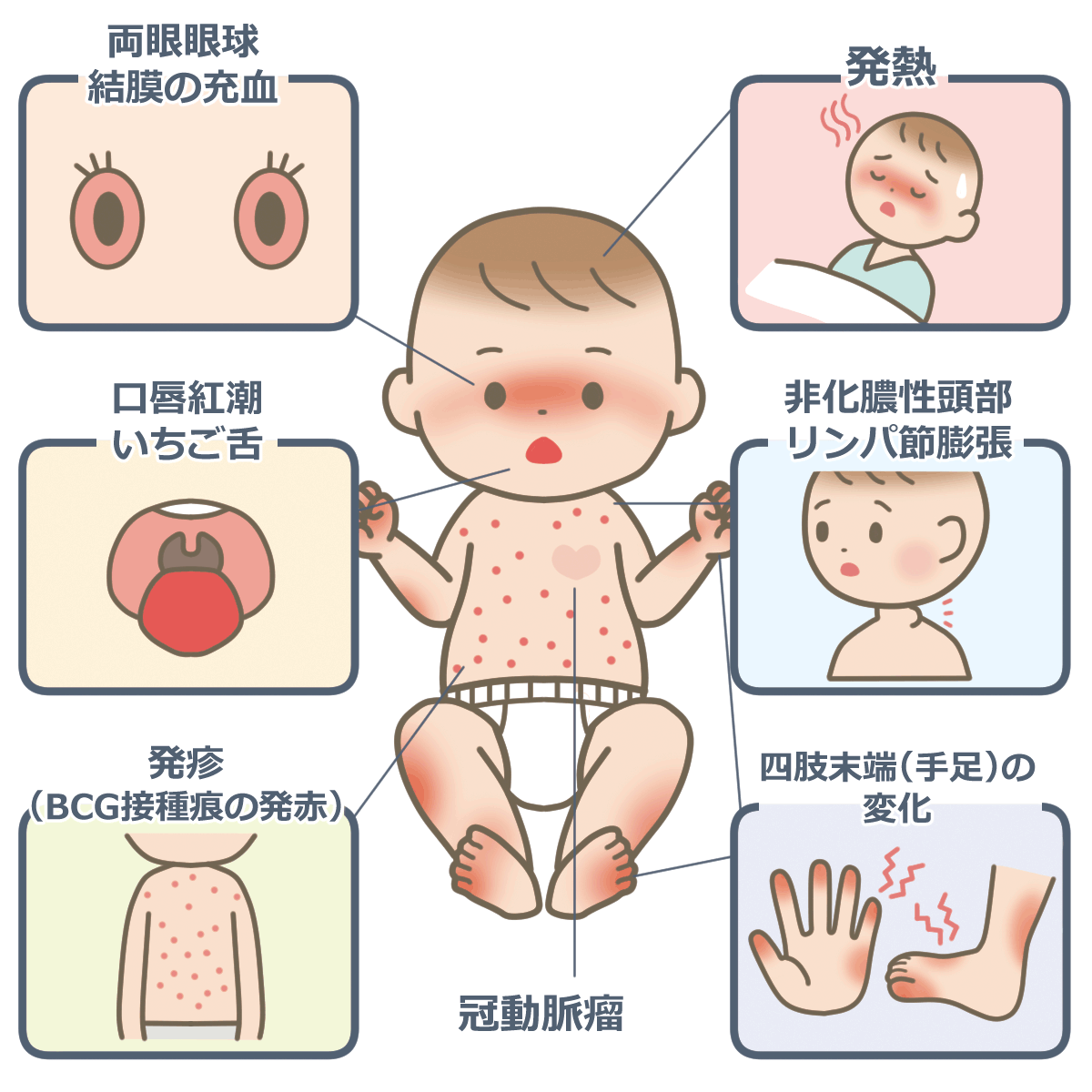
川崎病は今から約50年前(1967年)に川崎富作先生が症例をまとめて学会に発表した病気です。小児期、特に乳幼児期のお子さんに多く、以下のような特徴的な症状がみられます。
① 発熱
② 両側眼球結膜の充血
③ 口唇の発赤、亀裂、いちご舌
④ 発疹
⑤ 手足の変化(手、足の先が赤くなり腫れる、治った頃に皮がむけてくる)
⑥ 頸部リンパ節腫脹
これら川崎病の症状は、発症初日からすべての症状が出現するわけではありません。最初は熱が出て「風邪かな?」と思っているうちに、目が赤くなって、体にぶつぶつが出てなどというように徐々に症状が出現します。よって多くの川崎病のお子さんは症状が出始めた日を1日目と数えて、3日から5日目に診断されます。
川崎病の特徴として、アジアの人種、特に日本に多く、ごく少数ですが心臓の筋肉に血液を送るための冠動脈に「瘤(冠動脈瘤)」を作ることがあげられます。
川崎病の原因について
発見されて50年が経ちますが、いまだにはっきりした原因は分かっていません。しかし、何らかのきっかけ(感染症など)があって、お子さんの免疫が過剰に反応し、体の細い血管に炎症を起こすことによって症状が出現することは分かっています。
患者は、若干男の子のほうが罹りやすく、冬場(12~1月)に多い傾向があります。全国調査の結果では年間約15,000人の子どもが川崎病に罹り年々増加傾向にあります。
遺伝する病気ではありませんが、親子例は約1%、同胞例は1~2%程度みられています。
当院では年間40~50名程のお子さんが川崎病で受診されています。
新型コロナウイルス感染症と川崎病の関係は?
小児の新型コロナウイルス感染症の特徴は、症状が比較的軽く、治療を必要としないことです。しかし欧米を中心とした諸外国から、新型コロナウイルスに感染した数週間後に一定の割合で発症する「小児多系統炎症性症候群」が報告されるようになりました。この症候群の特徴は、発熱、下痢、目が赤くなる、発疹などの症状が出現し、一時的に心臓の働きが悪くなることがあげられ、経過と症状が川崎病に類似していることです。 ここ最近になり、日本でもごく少数ですがこの症候群が発症しているようです。川崎病と比べると欧米の小児に多く、罹患する年齢が年長であり詳細な病態は解明されておらず川崎病とは異なる疾患と考えられています。 川崎病で入院する際に新型コロナウイルスの抗原検査やPCR検査を行いますが、この症候群を疑って検査をしているわけではありません。
治療について
川崎病と診断されると、多くの患者さんは小児病棟へ入院します。血液・尿検査、レントゲン、心電図、心臓超音波などの検査で状態を把握します。当科での治療は、「川崎病急性期治療のガイドライン」に従って治療を行っています。治療に使用する主な薬剤は以下の通りです。
① 免疫グロブリン(血液製剤):もっとも信頼できる抗炎症療法です。約1日かけてゆっくりと点滴から投与します。80~90%の患者さんは1回の投与で熱が下がりますが、2回目の投与が必要な患者さんもいます。
② アスピリン:内服で投与します。発熱し、炎症反応が高い間は1日3回内服し、症状の改善と共に1日1回へ減量して約2~3か月続けます。
③ ステロイド剤:主に免疫グロブリンを投与しても、熱が下がらず、症状が改善しない患者さんへ投与します。
④ インフリキシマブ(モノクローナル抗体):川崎病急性期にTNF-αというサイトカインが高く、このTNF-αを抑える製剤です。免疫グロブリンやステロイド剤の効果が不十分と判断した際に使用されます。
⑤ その他:上記①~④の治療で症状が改善しない時は、好中球エラスターゼ阻害剤、シクロスポリンの投与、血漿交換の処置を行います。
 川崎病の治療は、心臓の後遺症「冠動脈瘤」を残さないように早期に炎症を抑えることが最も重要です。入院した際は、主治医より詳しい病状と治療の説明を行い、最初の治療として免疫グロブロンを投与します。免疫グロブリンは血液製剤に分類されるため、さらに詳しい血液製剤の説明の後、同意を頂いたうえで投与いたします。
1回目の免疫グロブリン投与とアスピリンの内服で症状と炎症反応が改善すれば、約1週間で退院となります。
しかし、免疫グロブリンの効きが悪く(不応例といいます)症状の改善が乏しい場合は、2回目の免疫グロブリンを投与し、重症度に応じて③や④を併用します。
不応例の場合は、症状の改善に時間を要するため2~4週間の入院期間となる場合もあります。
川崎病の治療は、心臓の後遺症「冠動脈瘤」を残さないように早期に炎症を抑えることが最も重要です。入院した際は、主治医より詳しい病状と治療の説明を行い、最初の治療として免疫グロブロンを投与します。免疫グロブリンは血液製剤に分類されるため、さらに詳しい血液製剤の説明の後、同意を頂いたうえで投与いたします。
1回目の免疫グロブリン投与とアスピリンの内服で症状と炎症反応が改善すれば、約1週間で退院となります。
しかし、免疫グロブリンの効きが悪く(不応例といいます)症状の改善が乏しい場合は、2回目の免疫グロブリンを投与し、重症度に応じて③や④を併用します。
不応例の場合は、症状の改善に時間を要するため2~4週間の入院期間となる場合もあります。
退院後の生活について
 多くのお子さんは、退院する頃にはいつものように元気になっています。アスピリンの内服を通常は2~3か月間続けますが日常の生活に支障をきたすことはありません。しかし、入院前より体温が少し高めになる、唇や目がなんとなく赤い、足や手の関節を痛がるなど入院前にはない症状がしばらく続くことがありますので、退院後しばらくは慎重に経過観察行います。
多くのお子さんは、退院する頃にはいつものように元気になっています。アスピリンの内服を通常は2~3か月間続けますが日常の生活に支障をきたすことはありません。しかし、入院前より体温が少し高めになる、唇や目がなんとなく赤い、足や手の関節を痛がるなど入院前にはない症状がしばらく続くことがありますので、退院後しばらくは慎重に経過観察行います。
発症後1か月の時点で心臓超音波検査にて心臓、特に冠動脈の性状や弁の逆流の有無を確認し後遺症の有無を判断します。後遺症がないと診断された場合は、間隔を開けながら約5年の経過観察を行います。後遺症がない場合は、心臓の機能には問題はありませんので運動制限の必要はありません。
冠動脈瘤の後遺症が残ってしまった場合
川崎病は冠動脈瘤や弁膜症といった心臓に後遺症を残すことがあります。心臓の後遺症は全国調査では2.6%という割合です。もっとも心配される大きな冠動脈瘤(巨大瘤)は、0.1%と非常に低い確率です。
冠動脈瘤には、冠動脈がほんのわずかに太くなったもの(拡張から小冠動脈瘤)から、大きな瘤となって心臓の筋肉に血液が十分に流れなくなる恐れのあるものまで様々です。冠動脈瘤の評価は、心臓超音波、冠動脈CT、MRI、心臓カテーテル検査などを組み合わせて年単位で行っていきます。
非常に僅かな可能性ですが巨大瘤が残ってしまった患者さんは、長期間にわたり抗凝固剤などの内服や運動制限も必要となる場合があります。
あっという間に小児科の年齢を超えて、高校生、大学生、社会人に成長していく過程のなかでも内服を継続し外来受診を継続しなくてはなりません。
なんらかの理由で治療が中断して、病状が悪化してしまうこともあります。患者さんの病気に立ち向かう気持ちを大切にしながら、成人期へ移行できるようにすることも川崎病の長期的な治療では重要となります。
杏林大学医学部付属病院 小児科 准教授 保崎 明


