患者さんの「見える」を守るために
あらゆる眼疾患に第一線の知識とスキルで対応
「人が受ける情報の8割は視覚から」といわれるほど、眼は日常生活を送る上でとても重要な器官です。
昨今、社会のデジタル化や高齢化によって眼疾患患者さんは増えていますが、医療の進歩はめざましく、
昔であれば治らずに失明していたような病気も治療が可能になりました。
当院では、あらゆる眼疾患に対して高度な医療を提供すべく、
アイセンターを設置し、患者さんの「見える」を守っています。
患者さんの「見える」を守るために
あらゆる眼疾患に第一線
の知識とスキルで対応
「人が受ける情報の8割は視覚から」といわれるほど、眼は日常生活を送る上でとても重要な器官です。
昨今、社会のデジタル化や高齢化によって眼疾患患者さんは増えていますが、医療の進歩はめざましく、昔であれば治らずに失明していたような病気も治療が可能になりました。
当院では、あらゆる眼疾患に対して高度な医療を提供すべく、アイセンターを設置し、患者さんの「見える」を守っています。
数字で見る
当院のアイセンター
-

- 11専門外来
あらゆる眼疾患に高いレベルで対応できるよう、11もの専門外来を設けています
- 11専門外来
-
- 硝子体手術件数
全国 1 位
最も高度な知識とスキルを要する手術の一つといわれる網膜硝子体手術に定評があり、全国から患者さんが来院しています
- 硝子体手術件数
-

- 73,394人
年間の外来患者数
(救急外来含む)
※硝子体手術件数は2025年実績、平均外来患者数は2022年実績
最新かつ高度な眼科医療を提供する
日本トップレベルのアイセンター
最新かつ高度な眼科医療を
提供する日本トップレベルの
アイセンター
「どんな眼の病気も診られる
専門家集団でありたい」
診療科長/教授 井上 真

当院のアイセンターは、「眼科のあらゆる疾患に対して高い水準で対応する」という目標のもと、日本初の眼科総合診療センターとして1999年に開設され、20年以上の歴史があります。
近年、眼科学においては、細分化された専門分野に分かれて研究が進んでいますが、実際には多くの眼疾患は各専門分野にまたがっており、質の高い眼科治療を行うためには、各分野の密接な連携が必要です。「高い知識とスキルのもと、幅広い眼疾患を網羅し、すべての患者さんに高度な医療を提供する」、それがアイセンターの役割です。
現在アイセンターには、全国各地からたくさんの患者さんが来院されています。特に網膜硝子体疾患においては国内トップレベルの症例数を誇っていますが、得意とする分野を偏らせることなく、「どんな眼の病気も診られる」を目標とし、日々研鑽を積むようにしています。
アイセンターの特徴
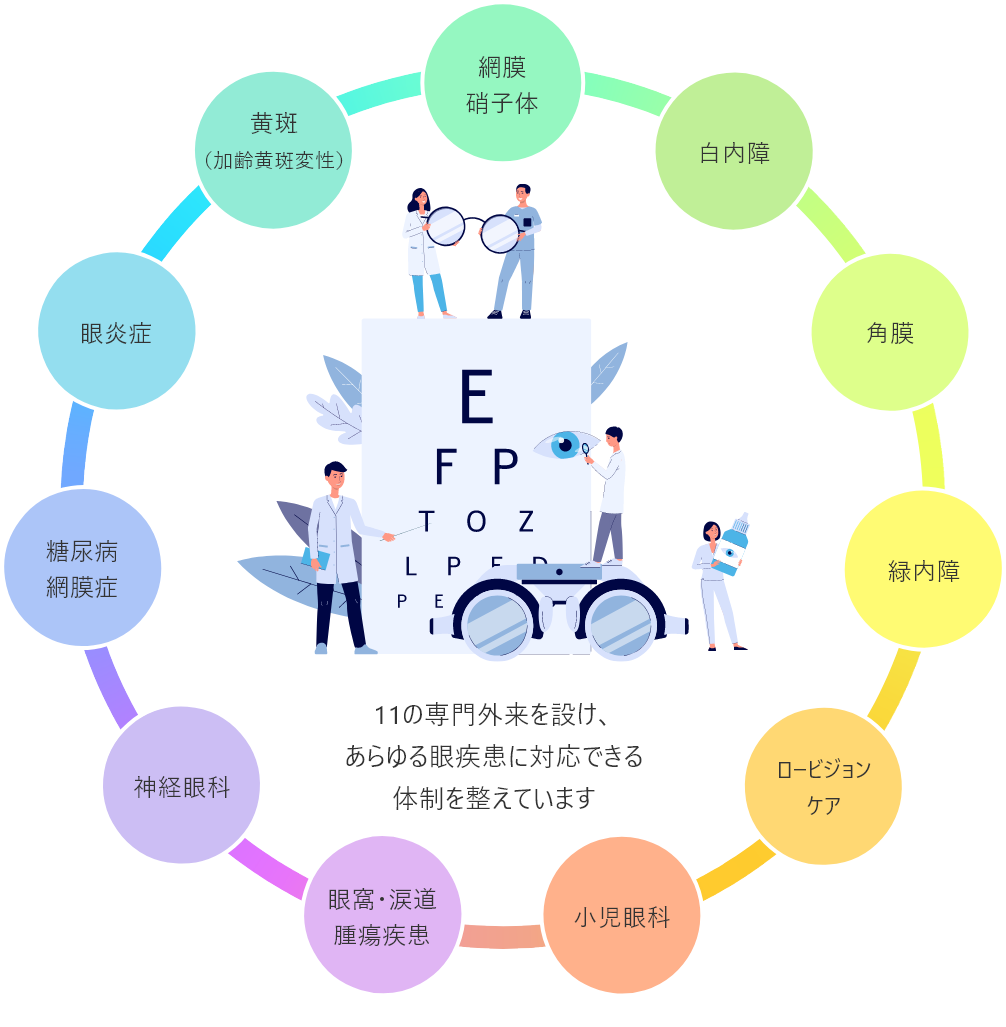
専門外来が充実
内科学が循環器、消化器、呼吸器と細分化してきたように、眼科学も分野が細分化しています。
当アイセンターでは、すべての眼疾患を高いレベルで網羅できるよう、高度な治療が必要な部位や、他科との連携が必要な疾患、慎重な経過観察が必要な疾患などに対し、一般外来とは別に専門外来を設けています。
専用手術室を完備し、救急患者に対応
眼科専用の手術室を3室備え、網膜剥離や眼球破裂などの緊急を要する疾患や難易度の高い手術にも迅速に対応できる体制を整えています。それにより、西東京のみならず全国各地から緊急度の高い患者さんの受入れが可能です。
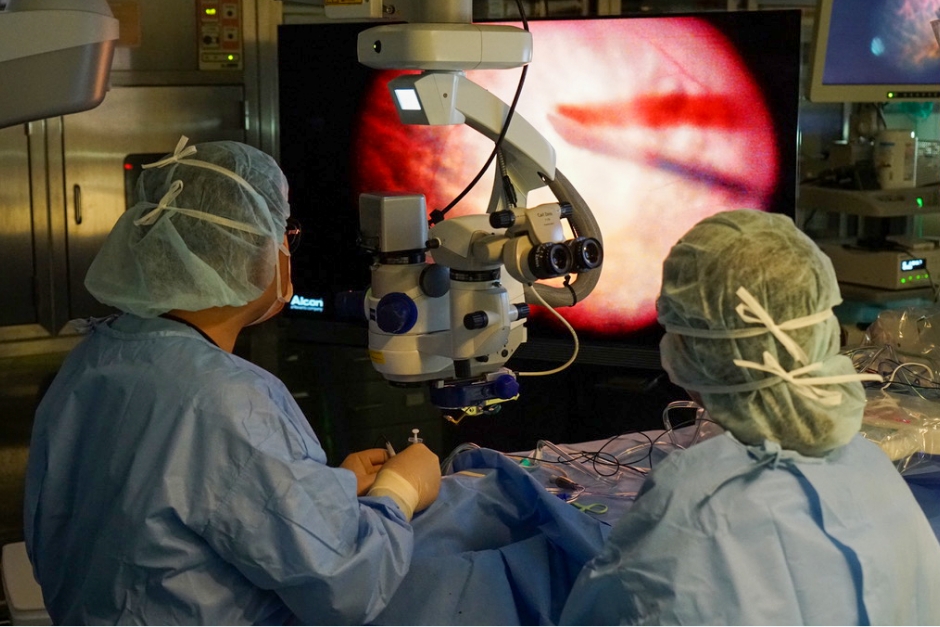
専用手術室を完備し、救急患者に対応
眼科専用の手術室を3室備え、網膜剥離や眼球破裂などの緊急を要する疾患や難易度の高い手術にも迅速に対応できる体制を整えています。それにより、西東京のみならず全国各地から緊急度の高い患者さんの受入れが可能です。
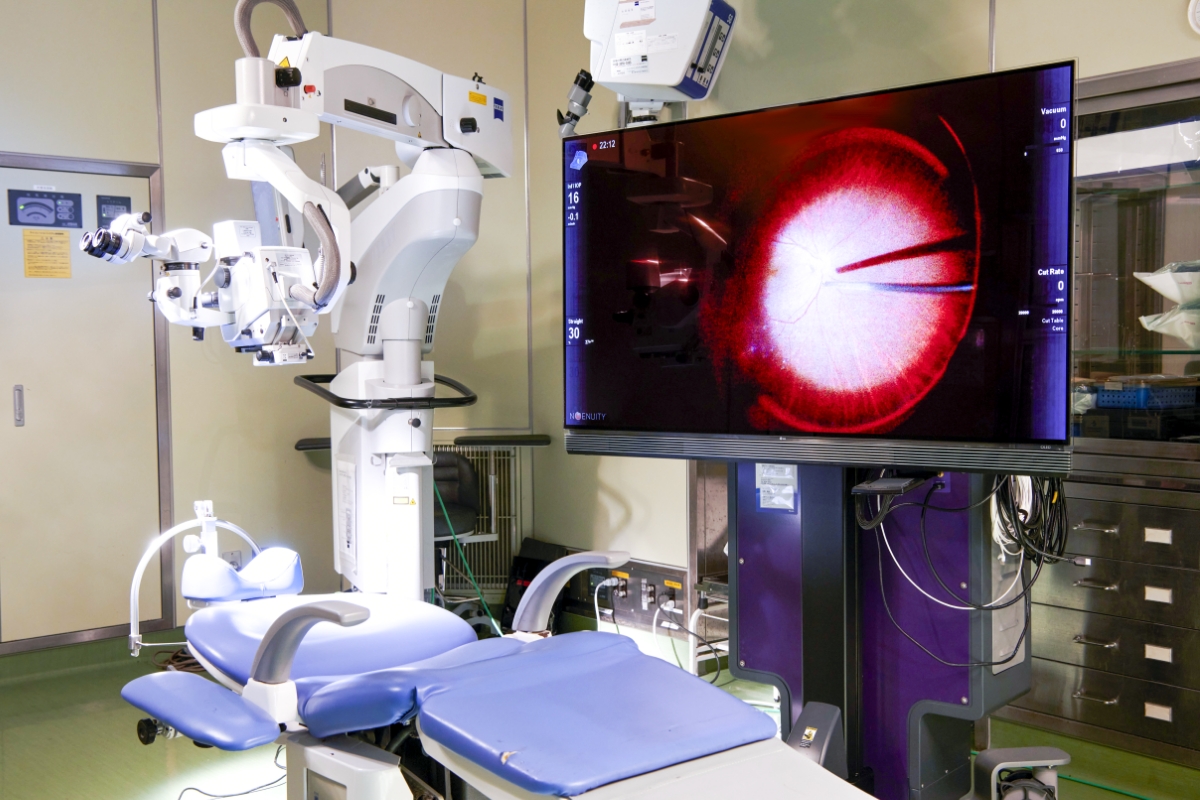
高度かつ最新の医療設備
3次元映像でより精密な眼科手術を実現
2017年に世界に先駆け、眼科用リアルタイム映像システム「NGENUITY®3Dビジュアルシステム」を、2020年には「Artevo800デジタル顕微鏡」を導入しました。手術顕微鏡の画像を高解像度カメラで撮影し、デジタル高解像度3D 4Kモニターで立体的に映すことで、繊細な眼底組織をこれまでになく鮮明に、奥行きをもって映し出すことができます。
これにより、より精度の高い治療と、眼に負担の少ない手術が可能になりました。
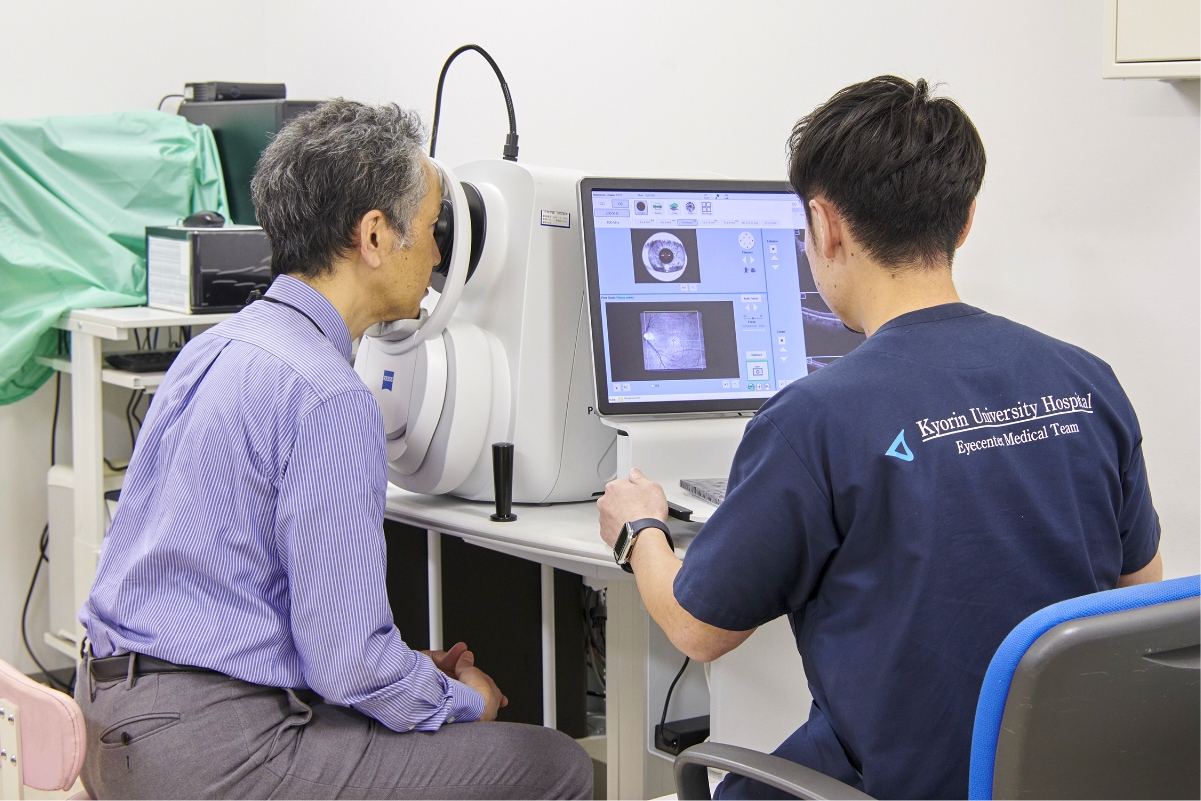
眼に負担の少ない診断装置
眼科用のCTやMRIともいえる、光干渉断層計(OCT)を導入しています。近赤外線レーザーを用いたこの断層画像診断装置を使用することで、眼に対する負担を減らしながら簡単に目の奥の網膜などの断面図が観察できるため、緑内障や黄斑疾患、角膜疾患など様々な疾患の早期発見、精密な検査を行うことができます。
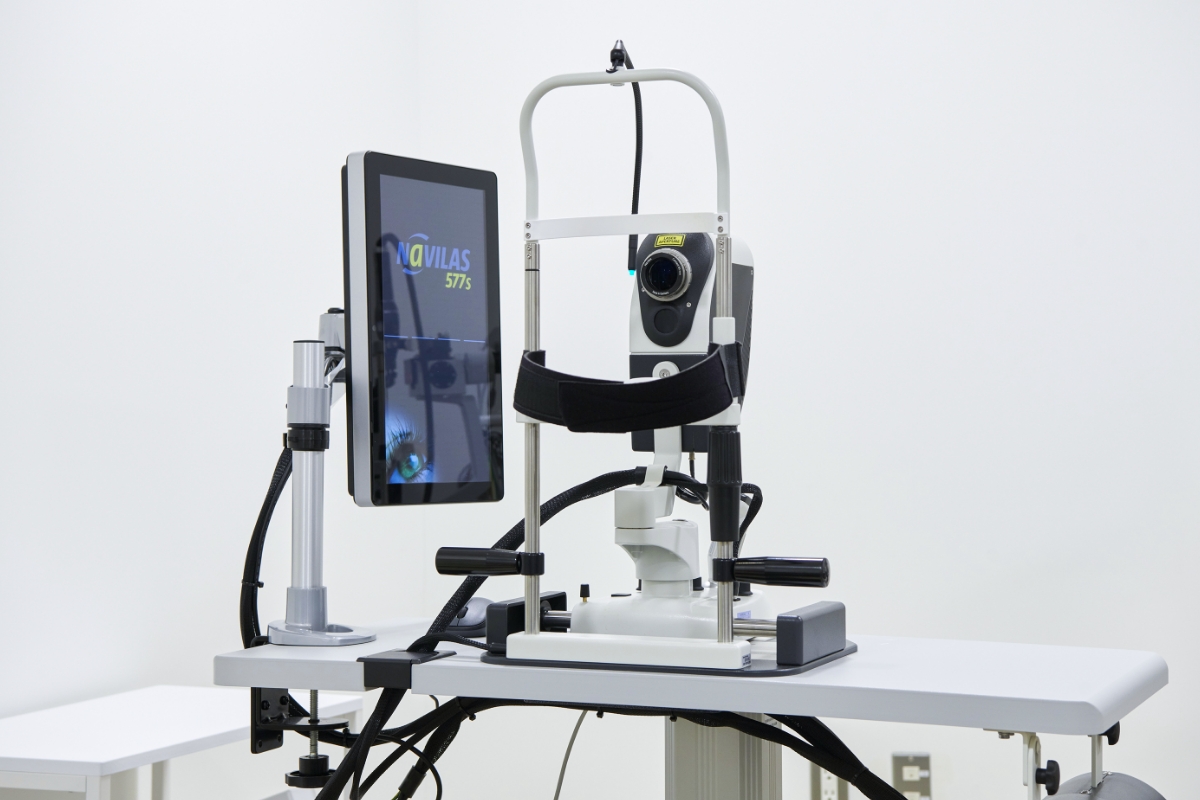
次世代型レーザー装置で視力低下を防ぐ
ものが「ぼやけて見える」、「ゆがんで見える」といった症状が現れる黄斑浮腫(液状の成分がたまった状態)の治療として、次世代レーザー装置である、Navilasナビゲーションレーザー光凝固装置を使用しています。従来のレーザー装置では難度の高い、中心窩(物を見る中心の網膜)に近い毛細血管瘤であっても、搭載されている自動追尾機能により、正確で確実なレーザー照射を行うことができます。
複数分野の密接な連携
当アイセンターは11もの専門外来で細分化されていますが、疾患によっては複数の分野をまたぐことがあります。例えば、眼炎症疾患では、緑内障や硝子体混濁、網膜剥離などの合併症が生じるケースがあるため、そのような場合には複数の専門外来の医師が連携し、最適な治療を行っていきます。また、眼科内の連携にとどまらず、他科と連携することもあります。例えば、糖尿病網膜症では糖尿病内科専門医とともに診察を行うことで、より効果的な治療が可能となります。多くの診療科と専門医を有する当院だからこそできる連携の形です。
眼科学の発展に向けた研究・貢献
当アイセンターは、国内・海外での多施設研究や臨床試験などへの積極参加、研究結果の発表を通じて、最新眼科医療の発展に貢献しています。また、西東京の医師を対象に、診療や連携に関するセミナーやカンファレンスを開催するなど、地域連携の中核としての役割も担っています。
アイセンターってこんなところ
アイセンターって
こんなところ
工夫① :
患者さんの負担を減らすワンフロア設計
患者さんの視覚に配慮し、診察、手術、入院までの全てをワンフロアに集約しています。多種類の眼科検査が円滑にできるよう、患者さんの導線に配慮して検査室を配置しているほか、視力検査室―画像検査室―診察室とつながるように、中央に一本廊下を通して一体感を持たせるなどフロアレイアウトの工夫も。また、診察室の増設や処置室の拡張なども行い、多くの外来患者さんや処置患者さんに対応できる体制を整えています。
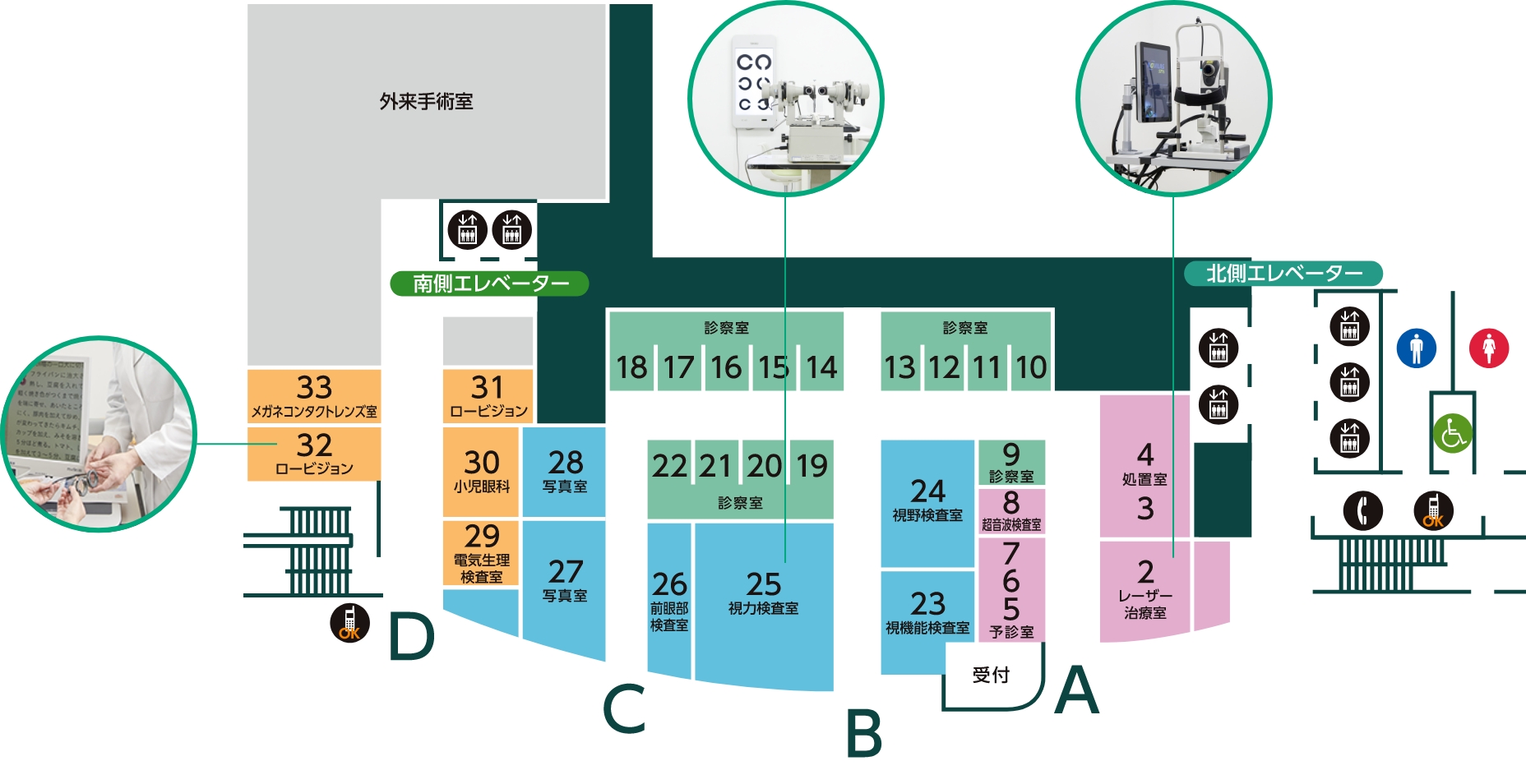
外来フロアは、視疾患患者さんに配慮したデザイン

移動のための補助線を引いたり、部屋番号表示を大きくしている
診察室

検査室
レーザー治療室
工夫② :
視界不良の患者さんに配慮した環境づくりー入院生活を快適に送っていただくためにー
病棟には、術後間もない方やロービジョンの方などが入院しています。こうした患者さんが、より快適な入院生活を送れるよう、窓からの日差しを取り込み明るくする、段差を排除、色彩コントラストを強調した補助線を引いたり、部屋番号などの表示を大きくし、フットライトをつける等の様々な工夫をしています。また、「武蔵野の杜」をコンセプトに、ドア・テーブル・椅子等に木材を使用し、自然の色調を取り入れることで、心地のよい空間を演出しています。




もっと知りたい!
アイセンターの専門外来
高い知識とスキルを持ったメディカルスタッフで運営する11の専門外来の中から、特色あるものをいくつかご紹介します。
視界の悪さや歪みは硝子体が原因かも
トップレベルの知識とスキルで
視覚異常の原因を取り除く!
「網膜硝子体外来」
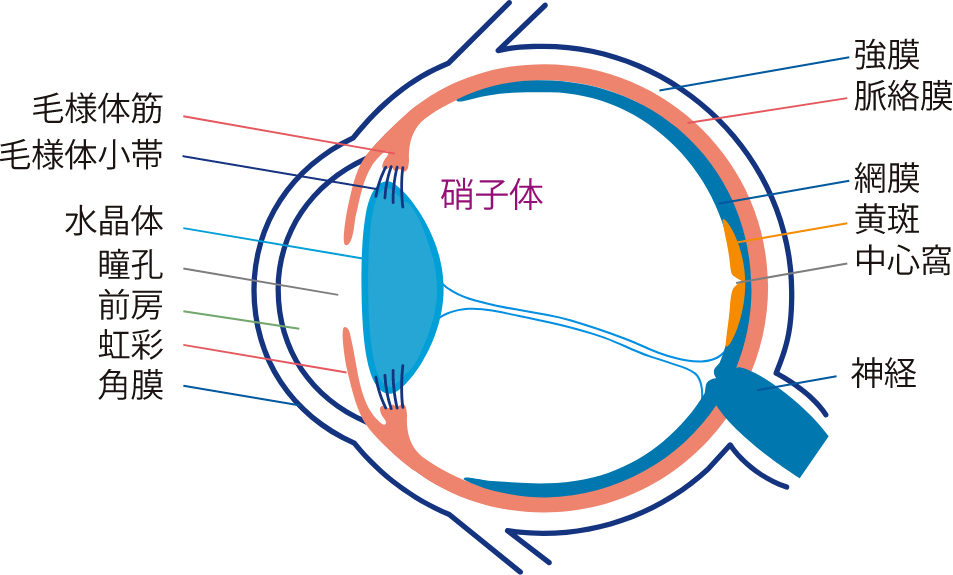
網膜は眼球の後方にある神経の薄い膜状組織で、網膜に映し出された像を脳に送っています。硝子体は、眼球の中にあって内部の大部分を満たしている透明なゼリー状の組織です。これらの組織に異常があると、病気が大きく進行してしまいます。この網膜や硝子体に対する手術を網膜硝子体手術と呼び、厚さが0.2-0.4mmの網膜を守るために行う手術です。この手術は眼科治療の中で最も知識とスキルを要する手術の一つといわれています。
当アイセンターの網膜硝子体外来には、難易度や緊急性の高い網膜剥離の患者さんや糖尿病網膜症の患者さんが全国各地から来院されています。
網膜硝子体外来のここがすごい!
- 年間の硝子体手術件数が全国1位:1,621件(2025年)
網膜剥離:531件、黄斑疾患:395件、糖尿病網膜症:101件、その他:594件 - 最先端の3D手術システムで精度の高い治療が可能
手術顕微鏡の画像を高解像度かつ立体的に映し出すことで、繊細な眼底組織を詳細にとらえながら精密な治療を行なっています。
- 最小の切開で患者さんの手術後の負担を軽減
従来の硝子体手術より小さな切開創メスを用いて手術をしています。切開跡が小さくなることで、縫合が不要になり、手術時間も短縮、手術後の負担も軽減されます。 - 術中OCTを使った安全な手術が可能
難易度の高い手術であっても、術中に近赤外線レーザーを用いた断層画像診断装置(OCT)を使うことで、処理すべき組織の判別とスピーディな状況判断ができ、安全な手術が施行できます。

教授/井上 真
「精度の高い治療を、いかに眼に負担の少ない方法でできるか、常に模索しています。患者さんの術後の負担を減らすべく、最小の切開で手術を行っているほか、最先端の医療機器を用いながら、精密かつ安全な手術を行っています。」
高齢化で疾患急増!中途失明をなくしたい
「黄斑 (加齢黄斑変性)外来」
加齢黄斑変性は高齢者に多くみられ、モノを見るときに重要な役割をする「黄斑」の組織が障害を受けて視力低下を引き起こす病気です。アメリカでは中途失明原因の第1位の病気で、日本でも高齢化に伴い患者さんは増加し、当院の黄斑外来を受診する方も年々増えています。
黄斑 (加齢黄斑変性)外来のここがすごい!
- 熟練の黄斑専門家の多さ
黄斑を専門とする教授が1名、講師2名を含む、最新の知見を持った熟練スタッフが治療を行なっています。 - 最患者さんの来院負荷の軽減
通常他院では、診察と治療を別の日に行うケースが多く、少なくとも2回の来院が必要ですが、当院では1回にまとめて行うことで患者さんの来院負荷を減らしています。 - 造影剤を使うことなく異常な新生血管を判別
最新機器を用いた検査法により、身体に負荷のかかるOCTアンギオグラフィという造影剤を使用することなく、黄斑機能を障害する新生血管を判別しています。 - 黄斑治療の発展に貢献
多施設研究や新薬の臨床試験など、黄斑分野の研究に積極的に参加することで、最新黄斑治療の開発と医療の発展に貢献しています。 - 硝子体内注射の件数
年間約6,500件(複数の薬剤を合わせて)

教授/岡田 アナベル あやめ
「当アイセンターには、熟練した黄斑専門家が複数います。私たちは、常に最先端の知識のもと正確な診断と適した治療ができるよう日々研鑽し、患者さんがベストな視力を維持できるよう努めています。
また、多施設研究や新薬の臨床試験にも積極的に参加することで、最新眼科医療の開発と黄斑疾患の治療の発展にも貢献しています。」
治療困難な状況でも
最適かつ的確な判断で角膜を守る!
「角膜外来」
感染性角膜炎、難治性ドライアイ、アレルギー性眼疾患などの患者さんが受診されています。また、当アイセンターは、西東京エリアで唯一、角膜移植を行っている施設でもあります。
当アイセンターにおける角膜移植の特徴
- 急を要する移植にも対応できる、都内でも指折りの角膜移植施設
外傷や感染症などで角膜混濁に陥った場合に、角膜移植が唯一の治療法となることがあります。角膜移植ができる施設は都内でも限られ、数カ所の大学病院のみです。
角膜移植には、全層角膜移植、角膜内皮移植、表層角膜移植などいくつかの術式があり、症例や病状に応じて使い分けをしますが、当院ではほぼすべての術式に対応しています。
当院の角膜移植手術は、30年超の角膜移植経験豊富な医師が担当し、症例数は年間100例程度です。その症例の中には、角膜穿孔や重症角膜感染症など緊急で行う角膜移植も少なくありません。 - 輸入角膜を使用することでドナー不足解消、移植待機期間を短縮
国内ドナーの不足で、通常の角膜手術では1-2年の待機期間がありますが、当院では米国から角膜を輸入することで、待機期間を短縮して手術することが可能です。また、角膜輸入にかかる費用はいただきませんので、費用負担も少なく、早期に角膜移植を受けられるというメリットもあります。

教授/日本角膜学会 理事長 山田 昌和
「角膜外来では、角膜混濁や感染性角膜炎、重症ドライアイなどの前眼部疾患を診ています。前眼部疾患では主に薬物治療が中心となりますが、翼状片や帯状角膜変性、腫瘍性疾患など手術を要する疾患も少なくありません。
また、当アイセンターは角膜移植のできる都内でも限られた施設の一つです。様々な角膜移植の術式に幅広く対応しているほか、ドナー不足や手術待機期間の問題を解消するためにさまざまな工夫を凝らし、移植体制を整えています。
日々の診療では、患者さんへのわかりやすい病態説明と最適な治療の選択肢の提示を心掛けています。」
“見えにくい”患者さんの
日常生活に寄り添ったサポート
「ロービジョン外来」
治療を行なっても視機能が十分に回復できないケースがあります。視力の低下や視野が欠けるなど、見えにくいことで日常生活に不自由を感じる状態(ロービジョン)の患者さんに対し、病気と共存しながら日常生活が歩めるよう、見え方を改善する道具(拡大鏡や遮光眼鏡)の提案や生活をしやすくする工夫の紹介、白杖による歩行訓練など、生活の質(QOL)を改善するお手伝いをしています。
ロービジョンケアのここがすごい!
- ロービジョンケアを毎日提供
予約可能な枠が多いため、患者さんやご家族の都合に合わせて予約ができ、状態に応じて迅速に対応できる体制を整えています。 - 専属スタッフが常時勤務
視機能検査や矯正訓練のスペシャリストである視能訓練士、歩行訓練を行う視覚障害リハビリテーションワーカーが常時勤務し、見え方や暮らし方の困難について、患者さんの主治医と相談しながら専属でサポートを行なっています。

専門視能訓練士/日本視能訓練士協会 常務理事 新井千賀子
「当院のロービジョン外来には、資格を持った視能訓練士と視覚障害リハビリテーションワーカーが常時勤務し、患者さんの視機能検査や視覚補助具の選定、歩行訓練等に従事しています。また、生活を改善する様々な道具が十分に揃っています。専属スタッフの元でロービジョンケアができる環境をここまで整備している病院は、全国的にも珍しいのではないでしょうか。私たちは、アイセンターの理念『医療は、患者さんの生活まで考えてこそ医療である』を胸に、患者さんの生活の質を第一に考え、日常生活に密着したケアとサポートを行なっています」
数字とデータで見る
アイセンターの実績
(2022年度)
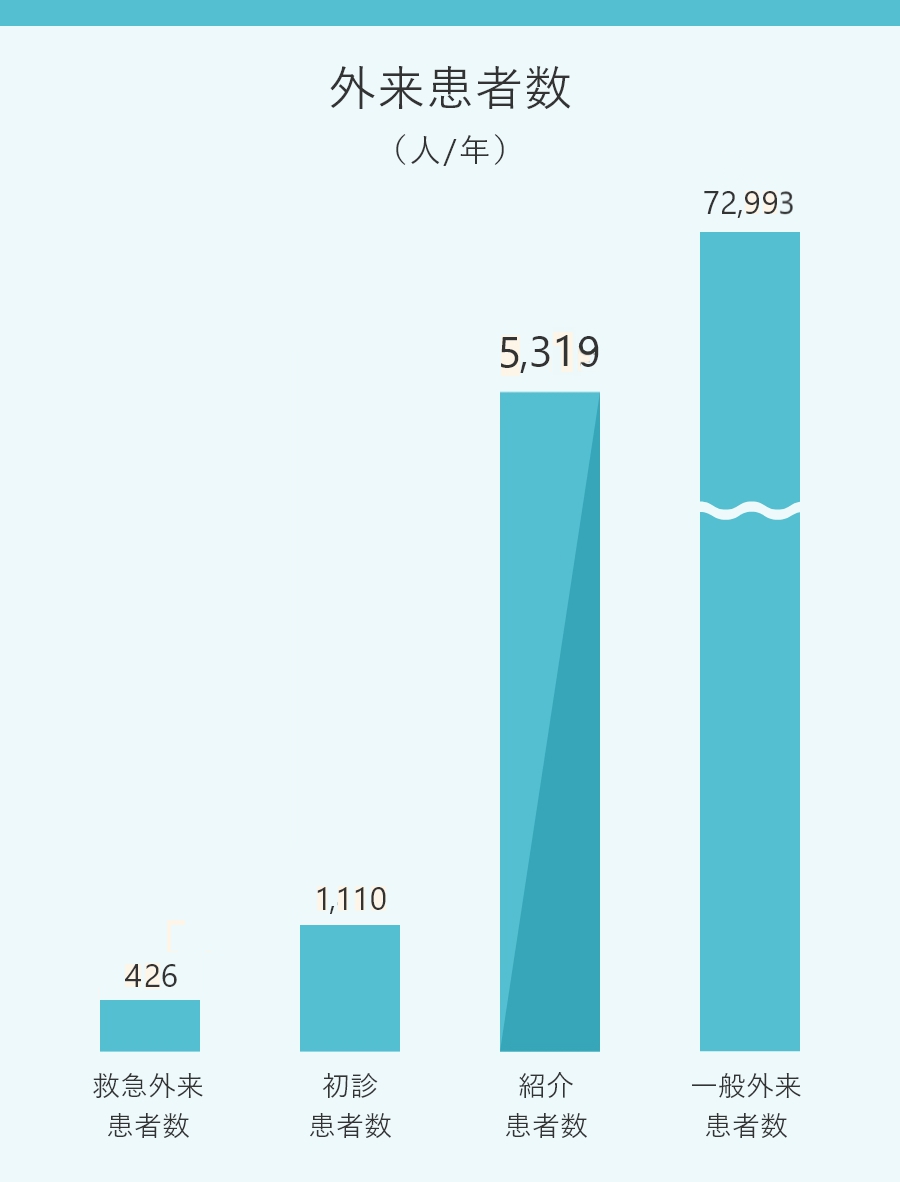
当アイセンターは、大学病院を含む高度医療施設からの紹介患者さんが多く、西東京を含め、全国各地から来訪します。
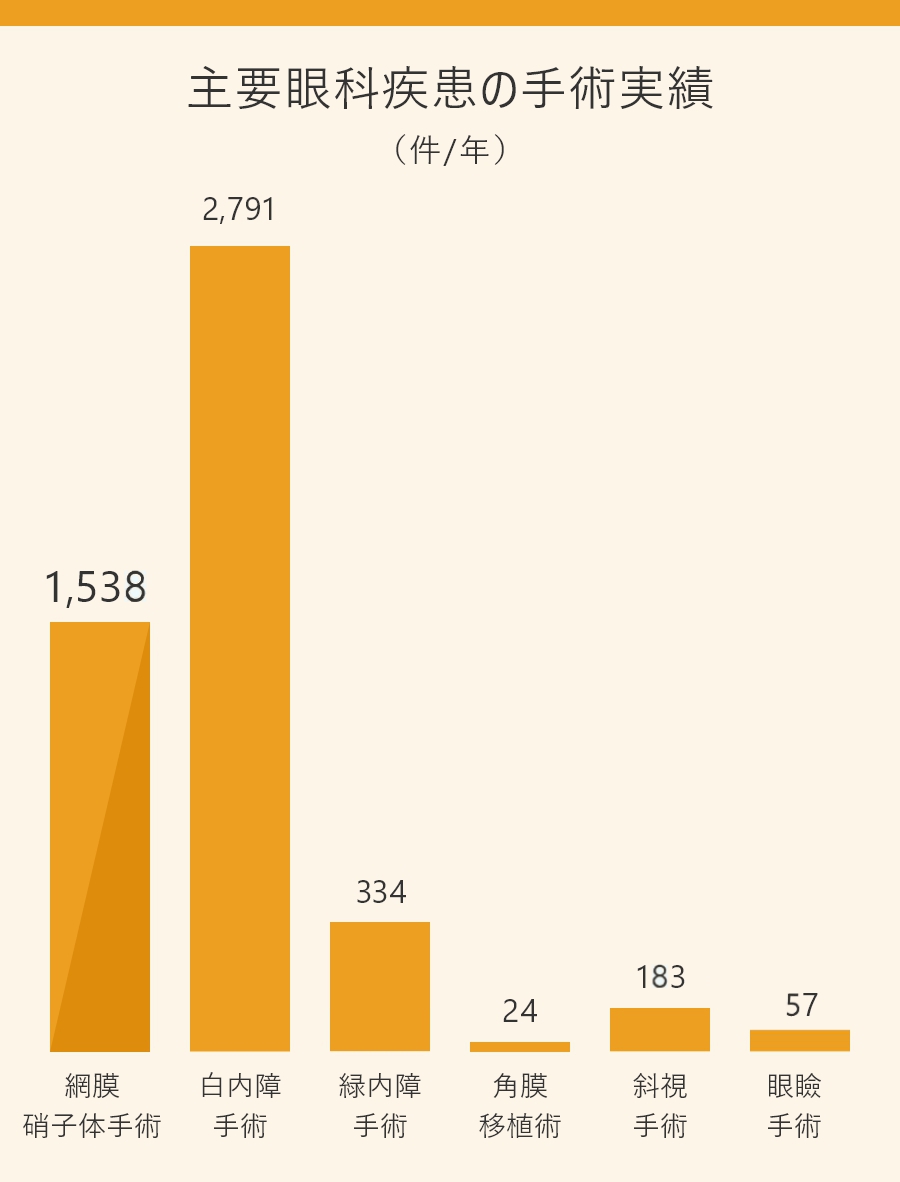
手術実績を見ると、硝子体手術施行症例数が他院に比べ多く、当院は網膜硝子体疾患の中核病院であるといえます。最近では、白内障手術や硝子体手術は、入院のない外来での手術も増えてきています。


