呼吸器・甲状腺外科概要・特色
 診療科長/教授
診療科長/教授橋本 浩平
良質な医療の提供を心がけて
当科では肺がんや悪性胸膜中皮腫、甲状腺がんなどの手術治療をはじめ、気道狭窄に対するステント治療、気胸や膿胸の治療、肺の生検や超音波気管支鏡検査など、幅広く質の高い医療を提供しています。体に負担の少ない胸腔鏡やロボット支援技術を用いた手術も積極的に行っています。
当院の理念である、あたたかい心のかよう、良質な医療を提供することを常に心がけて診療にあたっていますので、お分かりにならないこと、ご心配なことなど何でも遠慮なくスタッフにお尋ねください。
当診療科の特色
肺がんの診療では手術、放射線治療、抗がん剤治療が治療の中心となりますが、当科では呼吸器内科、放射線科(診断部、治療部)、病理診断科などと連携して診療を行っています。合同カンファレンスを週1回行い、治療方針を検討しています。当科で行っている手術は完全胸腔鏡手術やロボット支援手術などの低侵襲手術が主体で、痛みがが軽いうえに回復が早く、早期の退院が可能となっています。また、多くの施設で対応が困難な気管狭窄に対する気管ステント留置術も行っています。
甲状腺・副甲状腺の手術では通常の手術以外にも形成外科と協力した神経縫合や移植術、気管に浸潤した腫瘍や縦隔まで進展した腫瘍の場合には呼吸器外科と協力して摘出する事が可能です。当科では手術を行う際には整容的な事も考え、頸部の手術創は形成外科的に縫合しています。
取り扱っている主な疾患
肺がん、転移性肺腫瘍、良性肺腫瘍、縦隔腫瘍、胸膜腫瘍、胸壁腫瘍などの腫瘍性疾患。気胸などの嚢胞性肺疾患。膿胸、縦隔炎、肺炎症性病変などの感染性疾患。気管・気管支狭窄に対するステント治療。
甲状腺がん、良性甲状腺腫瘍、バセドウ病などの甲状腺疾患。副甲状腺腫瘍、機能亢進症などの副甲状腺疾患。
肺がんの手術治療
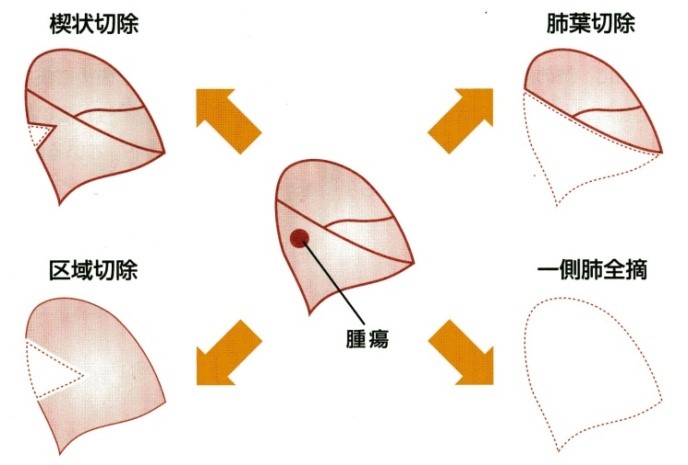
肺がんの手術には肺全摘、肺葉切除、区域切除、楔状切除があり、がんの発生した場所やその進行度、患者さんの体力などによって術式を考えます(図1)。
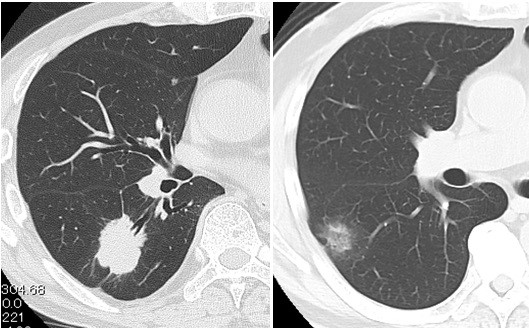
肺がんの標準手術は肺葉切除以上とされていますが、CT画像(図2)右のようにすりガラス主体の肺がんは比較的おとなしい肺がんであることが多く、このような肺がんに対しては肺葉切除ではなく、肺を温存できる区域切除も行っています。
また、肺がんの手術療法は術後の呼吸機能に影響を及ぼします。手術には3-4カ所の小さな創だけで行う完全胸腔鏡下手術(図3-A)、小さな開胸に胸腔鏡を併用した胸腔鏡補助下手術(図3-B)、開胸手術(図3-C)があります。
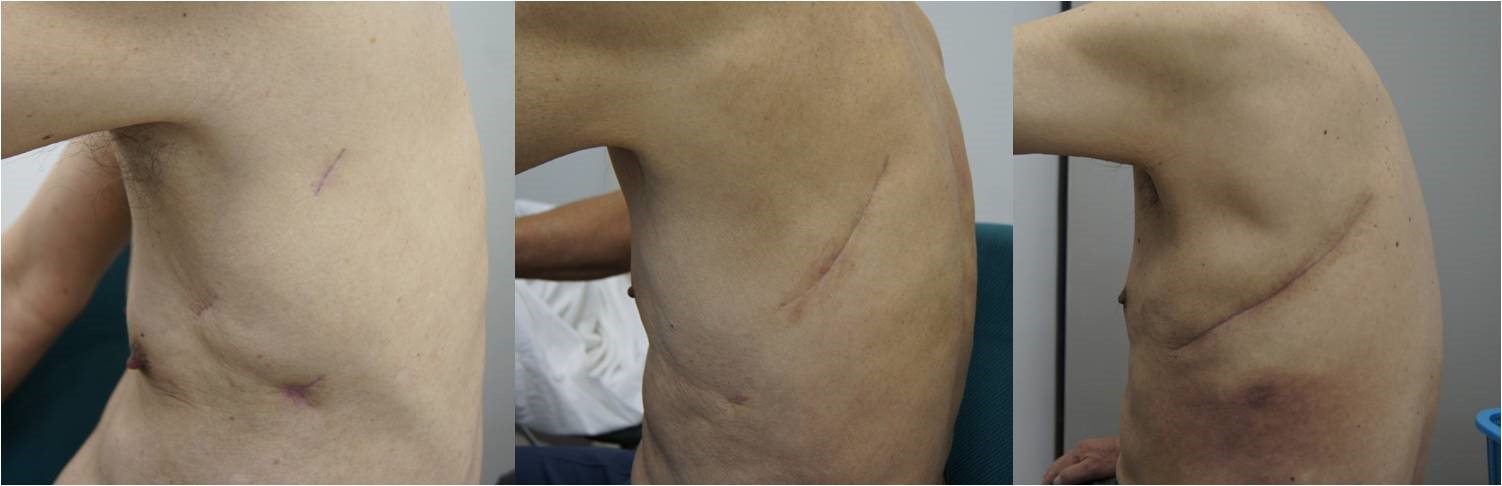
図3-A(左)完全胸腔鏡手術、3-B(中央)小開胸+胸腔鏡併用手術、3-C(右)大開胸手術
どの方法で手術を行うかは肺がんの進行度などを考慮して決定しますが、多くは胸腔鏡を使用した手術で成果をあげており、現在では全体の90%以上を完全胸腔鏡手術で行っています。胸腔鏡手術では、肋骨切除をすることなく、筋肉を温存することも可能で、術後の創部の疼痛をやわらげることができます。開胸手術は進行度により周囲臓器を合併切除するときや気管支形成や血管形成など複雑な操作をするときに行います。 開胸手術であっても疼痛コントロールには力を入れており、なるべく辛くないよう心がけています。順調に経過すれば術後、1週間程度での退院が可能です。
2018年4月より呼吸器外科領域においてもロボット支援手術が保険適用となりました。当院でも2018年10月よりダヴィンチSiによるロボット支援胸腔鏡下肺悪性腫瘍手術を開始しています。2020年11月からはダヴィンチXiが導入されています(図4)。ロボット支援手術ではロボットの多関節機能、手振れ防止機能、3D立体下の拡大視機能を有することにより正確な操作をできることが特徴です。当院では従来から行ってきた胸腔鏡手術の技術も応用したロボット支援手術を行っています。
(図4)
その他の呼吸器外科治療
気管や気管支にできた腫瘍により閉塞や狭窄による呼吸困難などの症状が現れます。主な治療としては内視鏡によるレーザー治療、ステント治療(金属性やシリコン性のパイプを気管の中に挿入し、狭窄している所を広げて通り道を確保する治療)や外科的な治療が挙げられます。
他臓器のがん(大腸がん、腎がん、骨軟部腫瘍、子宮がんなど)が肺に転移した腫瘍です。原発臓器でのがんの治療の経過が良好で、肺切除が可能な場合には病巣を外科的に切除しています。多くは胸腔鏡を使用した低侵襲手術を行っています(肺がんの手術治療を参照)。
縦隔は胸部の中央に位置し、多くの重要臓器が隣接して存在します。縦隔腫瘍は多種多様な形態を示し、中にはその種類によって内科的な疾患を合併する場合があります。縦隔腫瘍の大半は手術療法が第一選択となります。手術には胸骨を切開する方法や胸腔鏡を利用した方法などがありますが、腫瘍の大きさや拡がりによって決めています。 近年ではロボット支援手術を積極的に導入しており、縦隔腫瘍の術式アプローチが完全胸腔鏡やロボット支援手術へと変化してきました。
胸膜の疾患はまれですが、代表的な悪性腫瘍として悪性胸膜中皮腫が挙げられます。これはアスベスト暴露と関係が深い、胸膜に発生したがんです。治療が難しいがんとされていますが、手術療法、化学療法、放射線療法などを組み合わせる集学的治療を行っています。
胸腔に膿が貯留する状態を膿胸といいます。胸腔内にチューブを入れて、膿を体外に誘導し排出する胸腔ドレナージを行い、胸腔内洗浄により保存的に加療できるようになりましたが、場合によってはその後に手術を行うこともあります。
自然気胸は若くて痩せ型、長身の男性に多くみられます。肺にできた嚢胞が破裂することで、肺が縮んでパンクした状態になります。 治療は主に脱気を目的とした胸腔ドレナージと外科的な治療があります。自然気胸を繰り返す場合や空気もれが続く場合は手術を行っています。 手術は胸腔鏡による小さい創で行い、気胸の原因となっている嚢胞を結紮(糸でしばること)もしくは切除します。さらに再発予防の観点から様々な方法で胸膜の補強を追加して行っています。
炎症性肺病変に対する肺切除や間質性肺炎に対する肺生検、胸腔鏡検査を呼吸器内科と連携して行っています。胸壁・横隔膜の外科的な治療も行っています。
甲状腺・副甲状腺疾患に対する治療
甲状腺外科の対象となる疾患には以下があります。
バセドウ病に代表される甲状腺機能亢進症や副甲状腺機能亢進症に対する外科治療も行っています。内分泌内科と連携のうえ、薬が効かなかったり、副作用で薬の内服が出来なかったりした場合には甲状腺や副甲状腺を摘出する手術を行っています。
必要に応じて甲状腺以外の頭頸部腫瘍(咽頭、喉頭、耳下腺、顎下腺、甲状腺など)の外科治療も行っております。
甲状腺・副甲状腺の手術について:
甲状腺・副甲状腺の手術は頸部を切開して行います。左右の鎖骨を結ぶ線よりも少し上側で水平に切開します。切開する長さは腫瘍の大きさに応じて5~10cm程です。頸部のリンパ節にがんが転移していてその摘出術(頸部リンパ節郭清術)も行う必要がある場合には、もう少し切開線は長くなります。
甲状腺がんの手術では声に関わる神経(反回神経、上喉頭神経)が甲状腺と接して存在していることから、手術に際しその神経を損傷した場合には声が嗄れたり、高い声が出にくくなることがあります。がんなどに神経が巻き込まれている場合には合併切除せざるをえませんが、そのような場合、当科においては、声の変化を最小限に抑えるため、形成外科と協力し、切断した部位の神経を縫合したり、神経移植を行っております。また、他科と連携して拡大手術を行うこともできます。整容的な事も考え、頸部の手術創は形成外科的に縫合しています。通常の甲状腺腫瘍の手術の場合、入院期間は数日から1週間ほどですが、切除の範囲や術後の回復の状態によっては入院期間が延びることがあります。
診療体制
外来:呼吸器外科は月~金曜日、甲状腺外科は月、木、金曜日に専門医を含む複数の医師が診療を行っています。
病棟:経験豊かな指導医をチーフとして、専攻医や研修医とともに2チームで診療に当たっています。
先進的な医療への取組みに
ついて
超音波気管支鏡による末梢の小型肺病変に対する生検、リンパ節生検、胸腔鏡検査などを積極的に行い、より確実な診断と的確な病期の決定を可能としています。手術では完全胸腔鏡手術、ロボット支援手術などの低侵襲手術を多く取り入れています。さらに小型肺がん・早期肺がんに対する低侵襲手術として、切除範囲を縮小する方法(区域切除・肺部分切除)についても積極的に取り組んでいます。手術療法のみならず、集学的な治療として非小細胞肺がんに対する術前化学放射線治療や、術後補助療法を行い、日本臨床腫瘍研究グループ(JCOG)肺がん外科グループの一員として、臨床試験にも参加しています。
甲状腺外科では内分泌内科、腫瘍内科などと協力しながらバセドウ病や副甲状腺機能亢進症などの内分泌疾患、切除不能甲状腺癌に対する化学療法も行っています。




